
Interpretatie en pathologie
Zoals eerder besproken is het capnogram een parameter voor de ventilatie en cardiac output van de patiënt.
Nog even een korte herhaling over het capnogram:
- het capnogram begint met een baseline. Dit geeft de inademing weer.
- Vervolgens is er een snelle stijging; dit is het snel passief leeglopen van de dode ruimte en een deel van de alveoli. Lucht dat uitgeademd wordt is een mengsel van de dode ruimte en alveolair gas.
- De plateau-fase; dit is de alveolaire fase. Hier wordt het laatste gedeelte van het CO2-gas uit de alveoli uitgeademd, waardoor er nog kleine stijging in het EtCO2 plaats vindt.
- Vervolgens is er een snelle daling wat de overgangsfase is van uitademing naar inademing.
Inhoudsopgave van deze pagina:

Ventilatie:
- kwaliteit van (kap-)beademing
- bevestiging correcte tubepositie
- detecteren van (spontane) ademhaling
- detecteren obstructie
- hypo-/hyperventilatie
- rebreathing
Kwaliteit van kapbeademing
Capnografie is een directe weerspiegeling van de kwaliteit van jouw kapbeademing. Hiervoor een goede seal essentieel. Het is bekend dat obese patienten, patienten met een baard, patienten zonder tanden en ouderen over het algemeen moeilijker op de kap te beademen zijn.
Wanneer er geen goede seal is, ontstaat er lekkage. Bij een lekkage ontsnapt de lucht en wordt de capnografie niet goed weergegeven. Daar een deel van de uitademingslucht niet langs de sensor komt, zal hierdoor een lager of geen EtCO2 gemeten worden. Heb je een duidelijk en consistent capnogram? Dan kapbeadem jij als een pro!
Tips bij kapbeademing
Als kapbeademing niet succesvol is, dan zijn er een aantal tips:
- Kapbeademing met twee handen (als er geen tweede persoon is, plaats een verlengstuk tussen de kap en ballon, probeer dan de ballon tussen jouw arm en romp te plaatsen)
- Check of de patiënt in de correcte positie ligt (sniffing position; behalve wanneer er verdenking CWK-letsel is)
- Gebruik een Guedel
- Andere maat van de kap
Tracheale versus Oesophageale Intubatie
Bij een correcte tracheale intubatie wordt de tube in de luchtpijp geplaatst. Dit resulteert in een duidelijk capnogram met een herkenbaar, consistent patroon van CO2-concentraties gedurende de ademhalingscyclus.
Bij een oesophageale intubatie komt de tube in de slokdarm terecht in plaats van in de luchtpijp. Dit leidt ertoe dat er geen effectieve ventilatie plaatsvindt. Het is belangrijk op te merken dat er initieel wel enkele slagen capnografie zichtbaar kunnen zijn. Dit kan gebeuren, omdat er CO2 aanwezig is in de maag, bijvoorbeeld door de consumptie van koolzuurhoudende dranken of door natuurlijke processen. Echter, deze CO2-pieken zijn grillig, zullen snel verdwijnen en geen consistent capnogram opleveren. Ook bij een oesofageale intubatie kan de tube beslaan en kan er ademgeruis hoorbaar zijn over de thorax. Prehospitaal is het vaak een uitdaging om goed te ausculteren, waardoor het gebruik van alleen auscultatie vaker zal leiden tot het verkeerd beoordelen van de tubepositie. De meest betrouwbare methode om een oesofageale intubatie uit te sluiten is continue aanwezige capnografie. Daarom geldt het advies bij afwezig capnografie na intubatie de tube te verwijderen: “when in doubt, take it out”.
Een extra voordeel van het gebruik van capnografie voor het plaatsen van een larynxmasker of tube, is dat het capnogram voor en na advanced airway management kan worden vergeleken. Een toename van het EtCO2 na het plaatsen van een larynxmasker of tube is te verwachten door een betere seal en betere ventilatie. Echter, bij afname of volledig afwezig zijn van capnografie ten opzichte van het capnogram voor luchtwegmanamgent moet altijd getwijfeld worden aan de positie van het luchtwegdevice: “when in doubt, take it out”.


Detecteren van de (spontane) ademhaling
In het geval van een bedreigde ademhaling kan je aan de hand van het capnogram de ademhaling monitoren. Dit is ideaal in het geval van een patient met een verminderd bewustzijn, bijvoorbeeld bij een intoxicatie of neurotrauma. Bijvoorbeeld in de prehospitale setting wanneer je bijvoorbeeld met hoge spoed naar het ziekenhuis rijdt en je veel andere dingen moet doen. Een korte blik op het capnogram en je weet meteen zeker of er nog ademhaling en/of cardiac output is.
Op een capnogram is het zichtbaar als een patiënt tegen gaat ademen, met andere woorden zelfstandig begint te ademen. Dit is te herkennen aan continu aanwezige capnogrammen van jouw beademing die worden onderbroken met grillige capnografiegolven voor, in of na de continue capnogrammen. Een voorbeeld uit de klinische praktijk kan bijvoorbeeld het terugkomen van de eigen ademhaling na het toedienen van Naloxon bij een opiatenintoxicatie zijn.
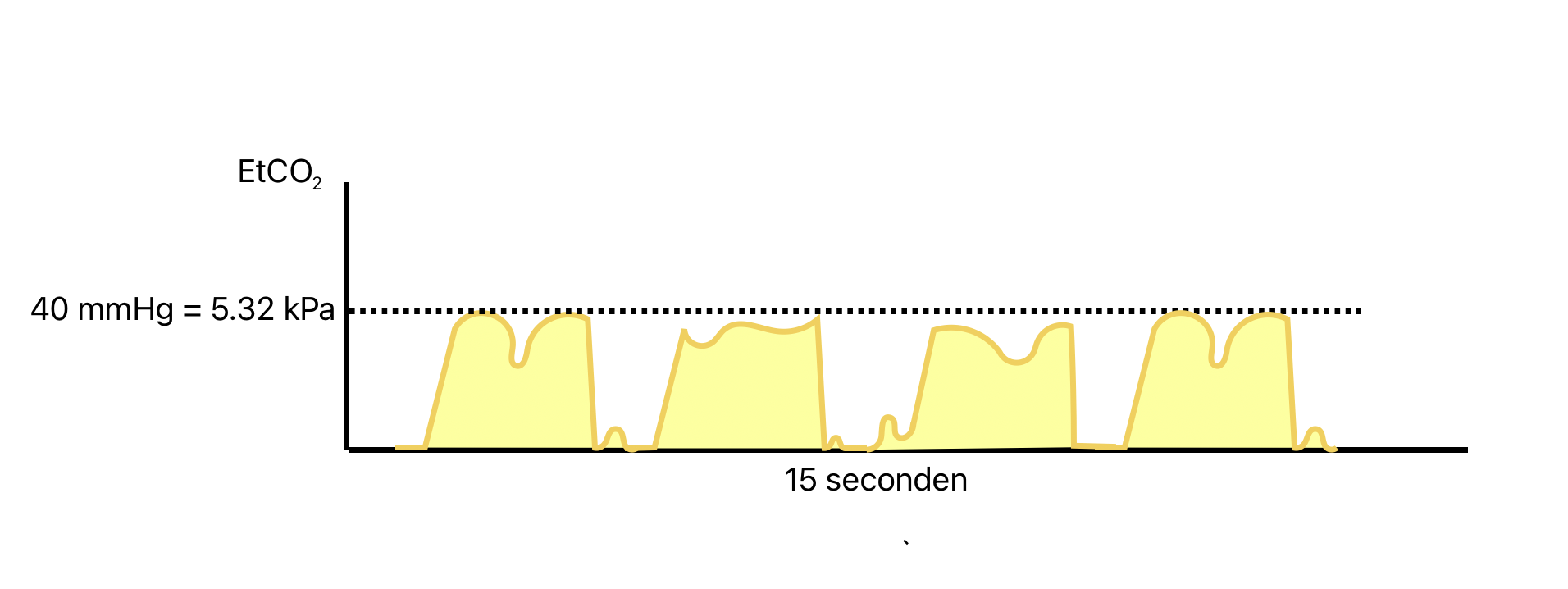
Obstructie
Een obstructie in de luchtwegen uit zich in een zogenaamd “haaienvinnen”-patroon. Een obstructie kan veroorzaakt worden door COPD, astma, een corpus alienum of door bronchospasme ten gevolge van een allergische reactie.
De snelle stijging van het EtCO2 komt bij een lager CO2-gehalte uit doordat er een obstructie bij de uitademing is. De alveolaire fase is langer en steiler dan normaal, omdat een groter deel van het aanwezige CO2 nog uitgeademd moet worden. Hierbij geldt: hoe erger de obstructie, des te steiler de curve.
Vaak is de inspiratieperiode (het gedeelte van het capnogram op de nullijn) normaal bij een obstructie. Het kan echter voorkomen dat deze lijn boven 0mmHg komt te liggen. Dit komt doordat tijdens de geobstrueerde uitademing niet alle lucht uit de alveoli kan vloeien voordat de volgende inademing begint en de uitademing dus niet is afgemaakt. Hierdoor blijft er teug na teug steeds meer lucht achter in de long (welke CO2 bevat). Men spreekt dan van “air trapping”. Air trapping is een fenomeen wat voorkomt bij ergere vormen van obstructieve longziekten, zoals COPD en astma. Indien er sprake is van air trapping, kan dit tijdelijk ongedaan gemaakt worden door het larynxmasker of tube kortdurend los te maken van het beademingssysteem zodat alle lucht kan ontsnappen. Dit voorkomt het groter worden van de spanning in de long en mogelijk barotrauma.
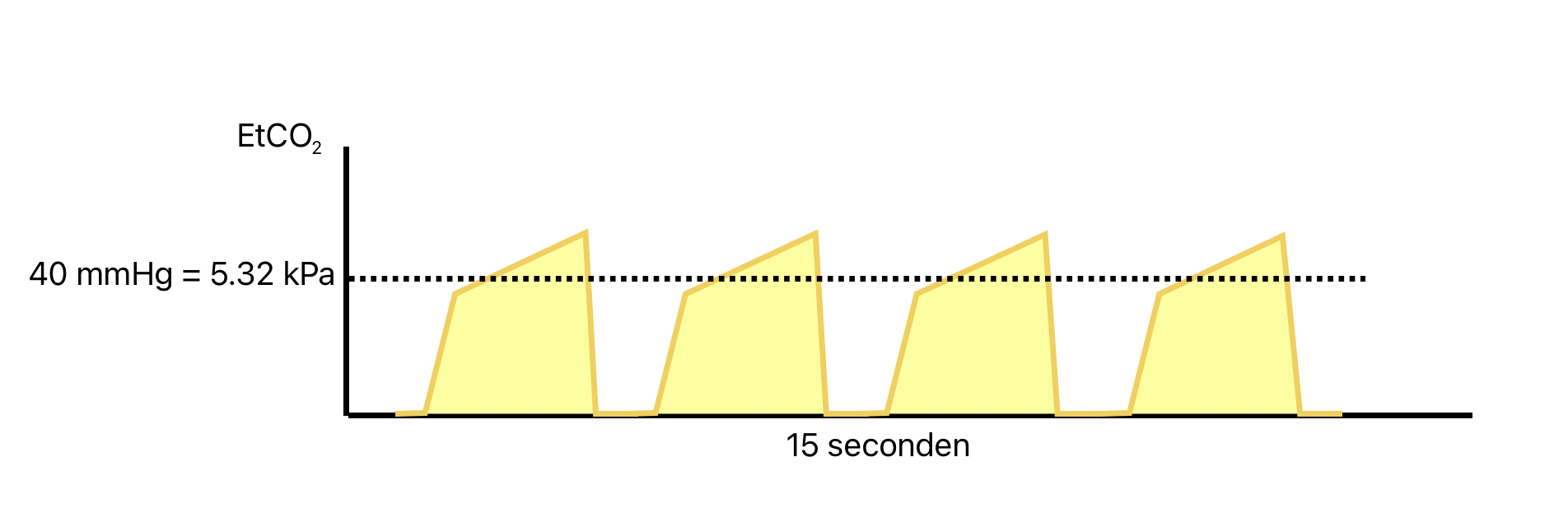
Hypo-/hyperventilatie
Als er gesproken wordt over de termen hypo- en hyperventilatie, wordt er vaak direct gedacht aan een te lage of te hoge ademhalingsfrequentie (respectievelijk bradypneu en tachypneu). Ventilatie gaat echter niet alleen over de frequentie, maar ook met de grootte van de ademhalingsteug (het teugvolume).
Het onderstaande capnogram laat een bradypneu zien waarbij er een steeds verder verhoogd EtCO2 (hypercapnie) ontstaat. Doordat de ademhaling te traag is (opgelegd of spontaan), kan niet alle CO2 die het lichaam aanmaakt per teug worden uitgeademd. Daarom wordt het capnogram steeds hoger en breder (er is bij de volgende teug meer CO2 over en het duurt langer voordat alles is uitgeademd). Dit gebeurt het meest bij beademde patiënten waarbij de beademing niet goed is ingesteld. Bij spontane ademhaling is CO2 de belangrijkste trigger van het menselijk lichaam om vaker en dieper te gaan ademen. Dit gebeurt echter niet als dit mechanisme onderdrukt is, bijvoorbeeld door opiaten.

Andere oorzaken van hypoventilatie zijn ademdepressie ten gevolge van drugsgebruik. Denk hierbij naast eerdergenoemde opiaten aan GHB of zeer hoge (over-)doseringen van de benzodiazepines. Verder kan er hypoventilatie ontstaan bij traumatisch hersenletsel, hersen(stam)infarcten, obstructie van de luchtwegen of atelectase, obesitas en neuromusculaire ziekten, zoals ALS.
Bij hyperventilatie kunnen zien we vrijwel altijd een verlaagd EtCO2 (hypocapnie). Hyperventilatie kan komen door een paniekaanval of hyperventilatiesyndroom. Hyperventilatie kan ook komen doordat er in het lichaam een verhoogde productie is van een zuur. Het lichaam probeert het de zuurgraad (pH) in het lichaam tussen de 7,35 en 7,45 te houden. Indien de pH onder de 7,35 komt en er is een niet respiratoire of metabole oorzaak, spreken we van een metabole acidose of een acidose door een vreemd zuur. Van een vreemd zuur is meestal sprake bij intoxicaties. Een metabole acidose kan worden veroorzaakt door sepsis, nierinsufficiëntie of bijvoorbeeld een diabetische ketoacidose of hyperosmolair hyperglycemisch syndroom. Het lichaam zal proberen zo snel mogelijk een zuur kwijt te raken. Omdat de pH in het lichaam in balans wordt gehouden door een bufferconstructie, kan een metabool zuur snel worden omgezet in CO2, wat kan worden uitgeademd. Door het continue aanbod van metabool zuur zal de hyperventilatie blijven bestaan, ook als het EtCO2 al laag is.
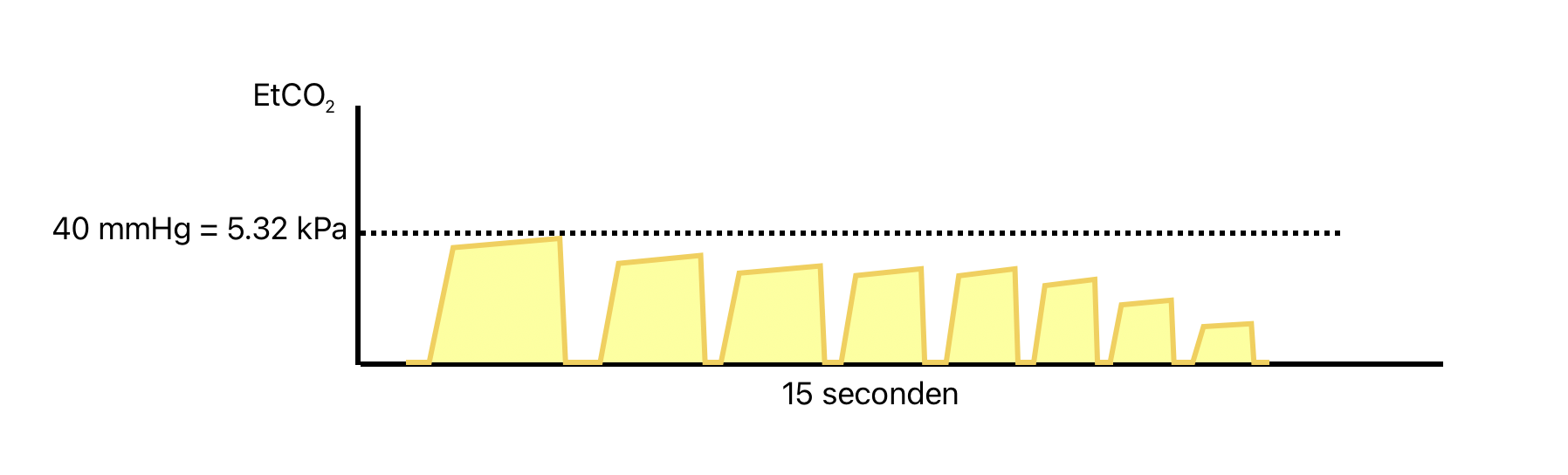
Rebreathing
Bij rebreathing ademt de patient weer CO2 in. Het capnogram van rebreathing komt overeen met die van airtrapping.
Oorzaken van rebreathing zijn een verzadiging van de CO2-absorber of als de kleppen in de beademingsapparatuur defect zijn.
Perfusie:
- Reanimatie
- Verbloeding
- Longembolie

De vuistregel voor het verband tussen perfusie en het EtCO2 komt neer op: hoe lager de perfusie, des te lager het EtCO2. Er zijn veel verschillende ziektebeelden die de perfusie verminderen. We beperken de ziektebeelden die relevant zijn voor de prehospitale setting.
Perfusie, of bloedflow, is afhankelijk van hartfunctie, de perifere weerstand en vullingstoestand.
Reanimatie
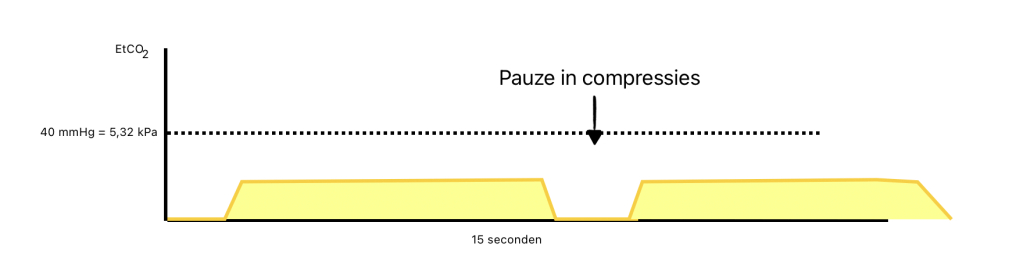
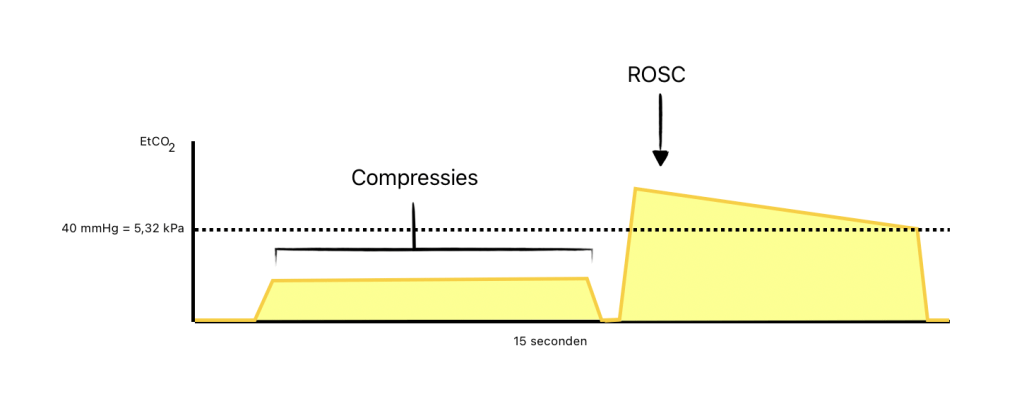
Effectiviteit van compressies tijdens reanimatie
In het geval van een reanimatie is er onvoldoende of geen bloedflow in het lichaam aanwezig. Bij cardiopulmonale reanimatie (CPR) helpt capnografie bij het beoordelen van de effectiviteit van de borstcompressies, omdat deze weer bloedflow creëren en gasuitwisseling weer mogelijk maken. De literatuur toont aan dat de hoogte van de CO2-waarden direct gecorreleerd is met de kwaliteit van de thoraxcompressies. Hoe effectiever de compressies, hoe hoger de CO2-waarden zullen zijn, omdat er meer bloed naar de longen wordt gepompt, wat zorgt voor een betere gasuitwisseling. Lage waarden kunnen wijzen op onvoldoende diepte of snelheid van de compressies, of op een slechte bloedstroom. Door bij het opstarten van de compressies de capnometer al te gebruiken, kan direct de kwaliteit van de compressies worden beoordeeld.
Bij Return of Spontaneous Circulation (ROSC)
Wanneer de resuscitatie en reanimatie succesvol zijn en de patiënt weer spontane circulatie krijgt, zal er een significante toename in de CO2-waarden op het capnogram te zien zijn. Dit is een indicatie dat de normale bloedstroom en gasuitwisseling in de longen zijn hervat.
Hypovolemische shock door verbloeding
Bij ernstige verbloeding kan het lichaam in hypovolemische shock raken, wat resulteert in een verminderde perfusie van de longen en een lagere uitwisseling van CO2. Het capnogram zal in dit geval lage CO2-waarden laten zien, maar er zal nog steeds een, steeds lager wordend, capnogram zichtbaar zijn. Bij volledige verbloeding of afwezige longperfusie zal er geen capnografie meer zichtbaar zijn, maar deze conditie is niet met het leven verenigbaar. Bij de patiënt met minimale output of longperfusie zal er in de meeste gevallen capnografie zichtbaar blijven.
Massale Longembolie
Een massale longembolie belemmert de bloedstroom naar de longen, waardoor de gasuitwisseling ernstig wordt beperkt. Er is hierdoor een toegenomen dode-ruimte-ventilatie. Hoewel de CO2-uitwisseling in de longen drastisch wordt verminderd, zal er meestal nog een lage, maar waarneembare CO2-uitstoot zijn omdat in de meeste gevallen niet de volledige longperfusie is geblokkeerd.



Metabolisme:
- Hypo-/hyperthermie
- Thyreotoxische crise
- Sepsis
Metabolisme
Geïsoleerde stoornissen in het metabolisme welke tot een afwijking in het EtCO2 leiden, zal je in de praktijk bijna nooit tegen komen. Theoretisch gezien kan een verhoogd of verlaagd metabolisme leiden tot respectievelijk een verhoogd of verlaagd EtCO2.
Bij hyperthermie, thyreotoxische crise en sepsis kan er sprake zijn van een verhoogd EtCO2. Doordat in deze gevallen de weefsels door verhoogde activiteit meer CO2 aanmaken, zal ook in de uitademing meer EtCO2 te meten zijn. Prehospitaal is dit vaak beschreven bij een intoxicatie met XTC/MDMA en LSD als gevolg van een serotenerg syndroom. Ook hoge koorts bij sepsis of (zeldzamer) een thyreotoxische crise leiden tot een verhoogde productie van CO2 en worden vaak prehospitaal gezien.
Bij een zeer laag metabolisme en bij hypothermie is er sprake van een verlaagd EtCO2 omdat de weefsel minder CO2 produceren. Vaak is bij deze aandoeningen de cardiac output ook verlaagd, wat ook een verlaagd EtCO2 geeft. Denk hierbij aan de drenkeling in koud water.
Conclusie
Het vroeg gebruiken van capnografie en beoordelen van het capnogram geeft waardevolle informatie over ventilatie en cardiac output. Het is essentieel voor beoordeling van (kap-)beademing, bevestiging van correcte tubepositie, detectie van spontane ademhaling en het signaleren van veranderingen in weefselperfusie. Sluit daarom de capnometer aan zodra er wordt gestart met beademen en niet pas na plaatsen van een larynxmasker of tube.
